
Crédits photographiques: UNICEF/BANA2014-00767/Mawa
"Nouveau-né" et "néonatal" sont des termes qui font référence aux 28 premiers jours après la naissance. Le risque de mortalité pendant la période néonatale est le plus élevé au moment de la naissance et diminue au cours des jours et semaines suivants. Jusqu'à un tiers des décès néonatals surviennent dans les 24 premières heures de la naissance et près des trois quarts dans la première semaine de vie[1]. Cette période est également celle où surviennent la plupart des décès maternels, ce qui rend le travail et l'accouchement, ainsi que la période postnatale précoce, dangereux pour les mères et leurs bébés. L'amélioration de l'accès aux services de MNHabbreviation et aux produits médicaux vitaux est peut-être le moyen le plus important d'améliorer la survie et la santé des mères et des nouveau-nés. Environ 17% des naissances dans le monde n'ont pas été assistées par un professionnel de santé qualifié en 2020[2] et plus de la moitié (52%) de tous les bébés nés n'ont pas reçu de visite de soins postnatals dans les deux jours suivant la naissance[3]. [On estime que l'amélioration des services de MNHabbreviation pourrait permettre d'éviter jusqu'à trois décès de nouveau-nés sur quatre, notamment grâce à l'augmentation de la couverture et de la qualité des interventions préconceptionnelles, prénatales, intrapartum et postnatales[4]. Les soins aux nouveau-nés ne peuvent être fournis de manière isolée : la fourniture de soins maternels de bonne qualité est tout aussi essentielle pour sauver des vies (Boîte 2.4). C'est pourquoi il est essentiel de garantir l'accès à des services et à des produits de santé maternelle et néonatale respectueux et de qualité pendant les crises humanitaires pour améliorer les résultats pour les femmes et leurs nouveau-nés.
Boîte 2.4: Les interventions disponibles, mises à l'échelle, peuvent améliorer les résultats pour chaque nouveau-né et chaque pays.
La santé des mères et de leurs bébés est si étroitement liée que la mise en œuvre d'interventions efficaces a un triple retour sur investissement, avec la possibilité d'éviter 71 % des décès de nouveau-nés, 33 % des mortinaissances et 54 % des décès maternels en cas de couverture totale. Ces interventions et ensembles de mesures peuvent être transposés à plus grande échelle dans les systèmes de santé existants. Ils sont rentables et bénéficieront également aux résultats du développement et au capital économique.
Bhutta ZA, Das JK, Bahl R, et al. Les interventions disponibles peuvent-elles mettre fin aux décès évitables chez les mères, les nouveau-nés et les mort-nés, et à quel coût ?. Lancet 2014, 384(9940):347-70.
2.2.1 Charge mondiale de la mortalité néonatale
Chaque année, on estime que 2,4 millions de bébés meurent pendant la période néonatale[5] et que 2 autres millions de bébés sont mort-nés[6]. Les décès au cours du premier mois de vie représentent la moitié de tous les décès d'enfants de moins de 5 ans (Chiffre 2.1). Pourtant, jusqu'à récemment, les causes et les solutions à ces décès de nouveau-nés ont reçu relativement peu d'attention. En outre, les pays touchés par la crise supportent une part croissante de la charge des décès de nouveau-nés. Chiffre 2.2 présente une carte de la mortalité néonatale dans le monde ; 39% des pays qui risquent de ne pas atteindre la cible de l'ODD sont classés comme fragiles et touchés par des conflits par la Banque mondiale. Alors que 122 pays ont déjà atteint la cible de mortalité néonatale, 61 pays devront accélérer leurs progrès pour atteindre la cible de mortalité néonatale d'ici 2030 (voir Chiffre 2.3) - et 53 pays devront plus que doubler leur taux actuel de déclin pour atteindre la cible à temps. Chiffre 2.4 dresse la liste des dix premiers pays présentant le plus grand nombre de décès de nouveau-nés et les taux de mortalité néonatale les plus élevés (pour 1000 naissances vivantes) en 2020.
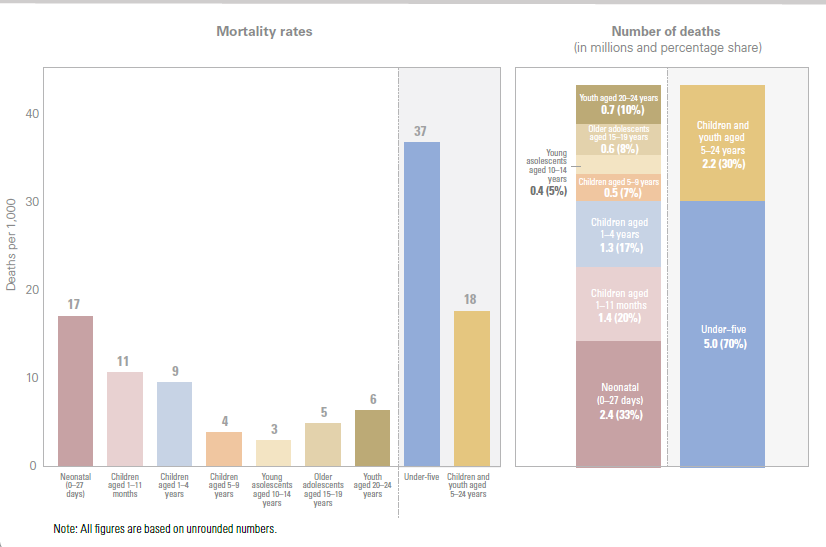
Note : Tous les chiffres sont basés sur des nombres non arrondis.
Source : Groupe inter-agences des Nations Unies pour l'estimation de la moralité des enfants. Niveaux et tendances de la mortalité infantile : rapport 2021. UNICEF, OMS, Groupe de la Banque mondiale, Nations Unies. 2021.

Source : Groupe inter-agences des Nations Unies pour l'estimation de la moralité infantile. Niveaux et tendances de la mortalité infantile : rapport 2021. UNICEF, OMS, Groupe de la Banque mondiale, Nations Unies. 2021.
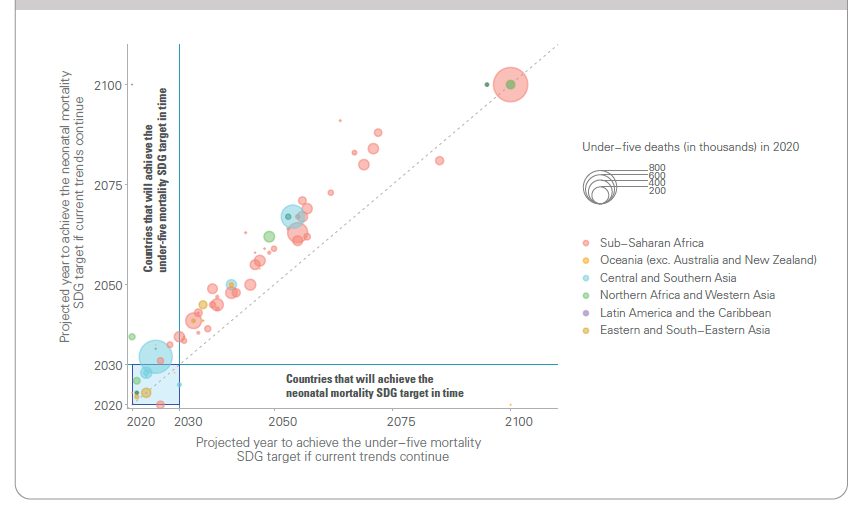
Source : Groupe inter-agences des Nations Unies pour l'estimation de la moralité infantile. Niveaux et tendances de la mortalité infantile : Rapport 2021. UNICEF, OMS, Groupe de la Banque mondiale, Nations Unies. 2021.
Les données contextuelles sur la charge supplémentaire que représentent les décès au cours du premier mois de vie dans les contextes humanitaires sont rares, mais dans tous les contextes, la proportion est importante. Un plan complet de préparation et de réponse aux situations d'urgence, quelle que soit la région ou la nation, doit intégrer des services de santé néonatale afin de promouvoir un début de vie sûr et sain.
2.2.2 Principales causes de décès néonatals
À l'échelle mondiale, environ 78 % de tous les décès de nouveau-nés résultent de trois causes évitables et traitables : les complications des naissances prématurées, les événements liés à l'accouchement (y compris l'asphyxie à la naissance) et les infections des voies respiratoires inférieures (anciennement appelées pneumonies)[7] Chiffre 2.5 et Chiffre 2.6 détaillent la charge mondiale de la mortalité néonatale par cause.info Pour les mort-nés, plus de 40 % de ces décès surviennent pendant le travail[8]. De nombreux décès de nouveau-nés peuvent être évités grâce à des soins appropriés et de bonne qualité, y compris dans les contextes humanitaires.
Complications liées à la prématurité
qui désigne les bébés nés avant 37 semaines complètes de gestation, fait partie des causes d'insuffisance pondérale à la naissance (IPN) chez les nouveau-nés, et rend les nouveau-nés plus vulnérables aux complications et au décès.
- Les grands prématurés sont nés avant 28 semaines de gestation.
- Les bébés très prématurés naissent entre 28 et 32 semaines de gestation.
- Les prématurés modérés à tardifs sont nés entre 32 et 37 semaines de gestation.
Les prématurés sont sujets à des maladies graves ou au décès pendant la période néonatale. Sans traitement approprié, ceux qui survivent courent un risque accru de handicap à vie et de mauvaise qualité de vie. Près de 85 % des bébés prématurés sont nés avec une prématurité modérée ou tardive[9]. La plupart des nouveau-nés de petite taille et/ou malades, y compris les prématurés et les bébés de faible poids de naissance, peuvent être pris en charge grâce à des soins spéciaux pour nouveau-nés qui sont généralement dispensés dans un hôpital de niveau secondaire. Seul un nouveau-né de petite taille et/ou malade sur trois nécessite des soins intensifs en milieu hospitalier, qui ne peuvent être dispensés que dans un établissement de niveau supérieur (district ou tertiaire, par exemple)[10]. 58 % des bébés prématurés pourraient être sauvés dans le monde grâce à des soins rentables qui peuvent être dispensés dans des environnements à faibles ressources[11]. [La plupart de ces interventions peuvent être réalisées dans des contextes humanitaires et sauveront des vies (voir Section 3.3, Section 3.4, Section 3.5 et Section 3.6.1 pour des conseils sur la prévention et les soins/la prise en charge des bébés prématurés et/ou de faible poids de naissance).
Événements liés à l'intra-partum
comprend les conditions qui surviennent pendant le travail et l'accouchement, y compris l'asphyxie à la naissance. On estime que plus de 580 000 nouveau-nés meurent chaque année en raison de complications pendant l'accouchement, selon les estimations de 2019[12] En 2019, on estime que 42 % de toutes les mortinaissances étaient intrapartum[13] Le délai entre un événement potentiellement catastrophique pendant le travail et le décès peut être court, ce qui fait de la première minute un moment crucial pour les bébés qui peuvent nécessiter une réanimation (voir Section 3.3, Section 3.4, Section 3.5 et Section 3.6.3 pour des conseils sur la gestion des complications intrapartum au niveau des ménages, des établissements de soins primaires et des hôpitaux respectivement).
Infections
comprennent la septicémie néonatale, la pneumonie, la méningite et le tétanos. Dans le monde, environ 410 000 nouveau-nés meurent chaque année des suites d'infections graves, selon les estimations de 2019[14]. La plupart de ces décès pourraient être évités grâce à des mesures préventives telles que la vaccination, y compris l'anatoxine tétanique ; l'amélioration de l'hygiène pendant le travail et l'accouchement et le soin du cordon sec et propre, conformément aux directives nationales (y compris l'application de 4 % CHXabbreviation sur le cordon dans les contextes où l'utilisation de substances nocives traditionnelles sur le cordon est prévalente - voir Boîte 3.9 for further information); promoting early breastfeeding within one hour of birth; and by ensuring that curative care is available to sick newborns through transfers to health facilities that are equipped to treat infections (see Section 3.3, Section 3.4, Section 3.5 and Section 3.6.2 for guidance on managing infections at the household level, primary care facilities and in hospitals respectively).
La plupart des facteurs de risque des trois principales causes de décès néonatals et de mortinatalité peuvent être prévenus ou traités, y compris dans les contextes humanitaires (Chiffre 2.6). Cependant, de nombreuses causes sont imprévisibles et dépendent de la préparation tout au long de la grossesse, de l'accouchement et de la période postnatale pour accéder à des soins opportuns, respectueux et de bonne qualité en cas de besoin. En intensifiant un ensemble complet d'interventions le long d'un continuum de soins illustré dans Chiffre 2.7 -de la prise en charge nutritionnelle avant la conception à la prise en charge des nouveau-nés de petite taille et/ou malades- le nombre annuel de décès néonatals, de mortinaissances et de décès maternels pourrait être réduit d'environ 2,9 millions dans 81 pays à forte charge de morbidité d'ici 2030. Parmi ces décès, 1,7 million seraient des décès néonatals et près de la moitié du nombre total de vies néonatales sauvées résulterait de la mise en place d'interventions spécifiques pour les nouveau-nés de petite taille et/ou malades (c'est-à-dire une couverture élevée de soins spéciaux et intensifs de qualité)[15]. [Dans les contextes humanitaires, une préparation complète à l'urgence, telle que s'assurer que les prestataires de santé sont compétents en matière de soins néonatals, y compris la réanimation néonatale de base et le traitement d'éventuelles infections graves (voir Section 3.2, Section 3.3, Section 3.4 et Section 3.5) pour plus de détails), est donc particulièrement critique car l'orientation vers un spécialiste n'est pas toujours possible.
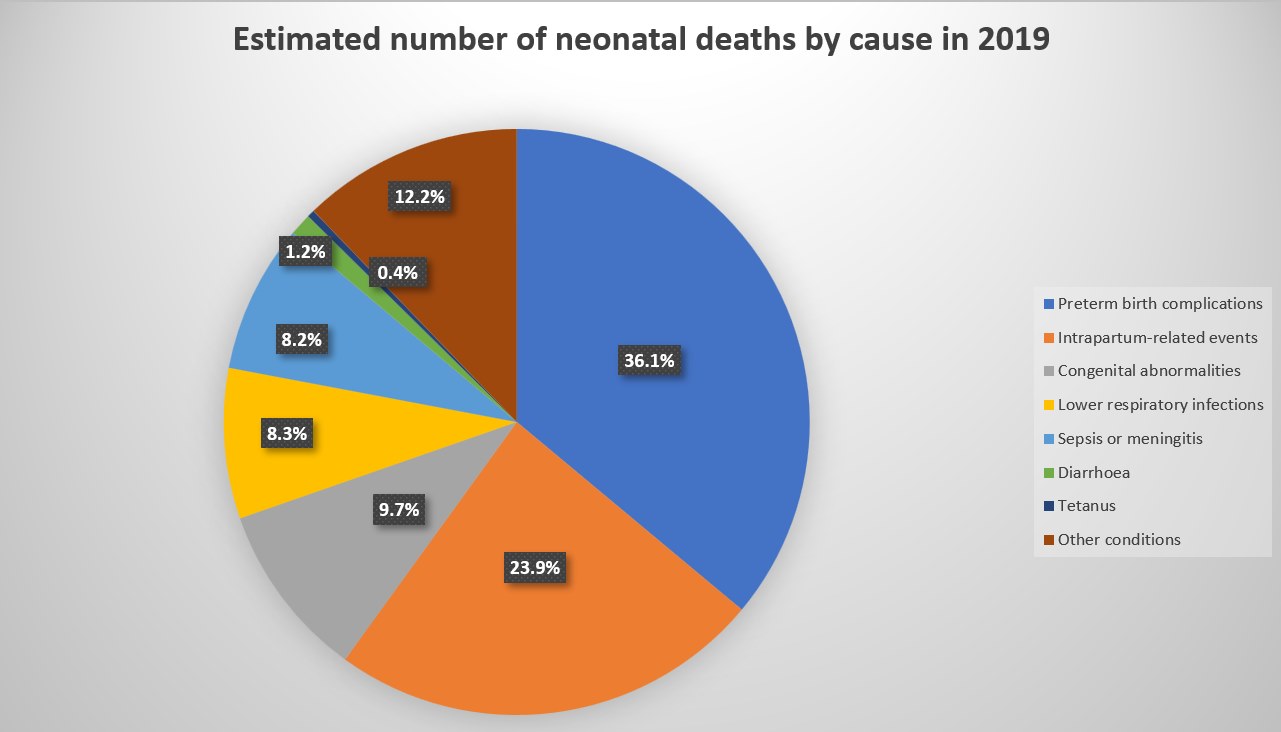
Source : Perin J, Mulick A, Yeung D, et al. Causes mondiales, régionales et nationales de la mortalité des moins de 5 ans en 2000-19 : une analyse systématique actualisée avec des implications pour les Objectifs de développement durable The Lancet Child and Adolescent Health. 2021.
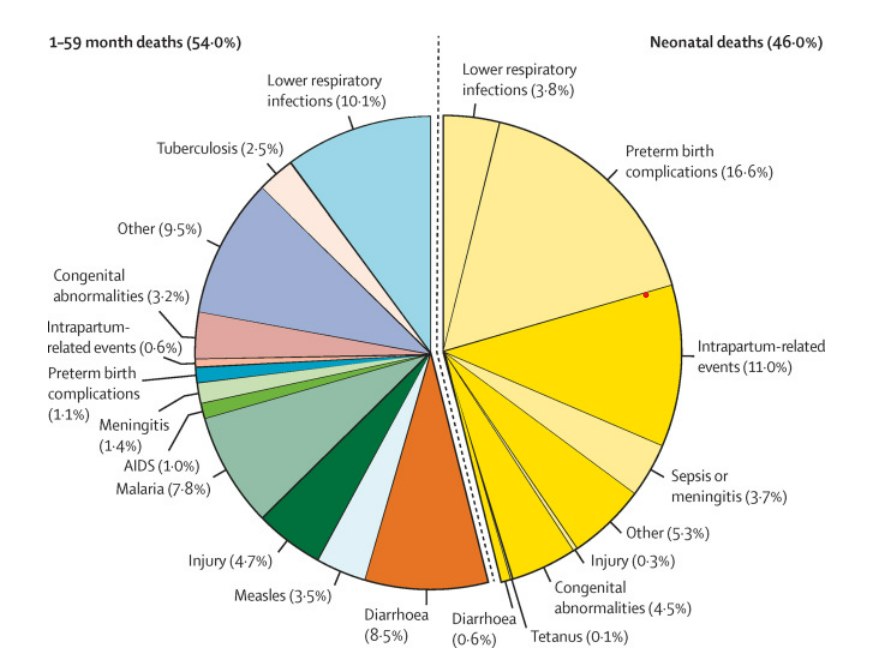
Source : Perin J, Mulick A, Yeung D, et al. Causes mondiales, régionales et nationales de la mortalité des moins de 5 ans en 2000-19 : une analyse systématique actualisée avec des implications pour les Objectifs de développement durable The Lancet Child and Adolescent Health. 2021.
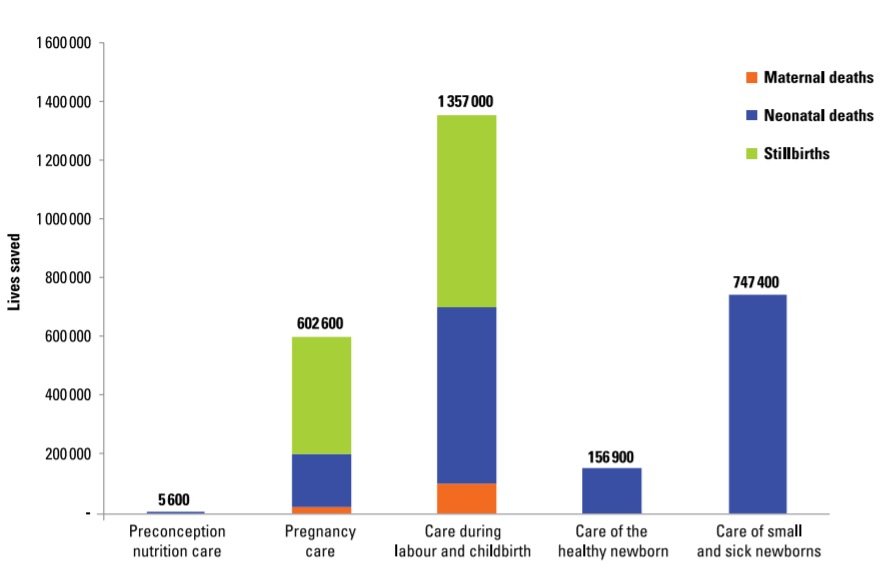
Source : OMS, UNICEF. Survivre et s'épanouir : transformer les soins pour chaque nouveau-né de petite taille et/ou malade. OMS. 2019.

